乳腺癌:应知应会的健康知识
01 乳腺癌是什么,为什么需要关注? 🌸
或许你身边也有这样的分享:邻居阿姨以前看起来一切正常,可某次体检竟被发现乳腺有问题。乳腺癌就是这样一种常“悄出现”的疾病。它是女性最常见的恶性肿瘤,全球每年有数百万人被新诊断,成为威胁女性健康的主要原因之一(Sung, H. et al., 2021)。
简单来说,乳腺癌是乳房内的部分细胞“走偏了道”,变成异常细胞,形成肿块,并有可能向身体其他部位扩散。即使当下身体没有任何特别症状,也不能掉以轻心——数据表明,很多人被确诊时已不在早期阶段。
如果能早一步了解乳腺癌,懂得它的高发原因和初期信号,就能把风险控制在萌芽阶段。这不仅关系到个人健康,也能帮助家人朋友少走弯路。乳腺癌不只是一时的“小麻烦”,及时关注很关键。
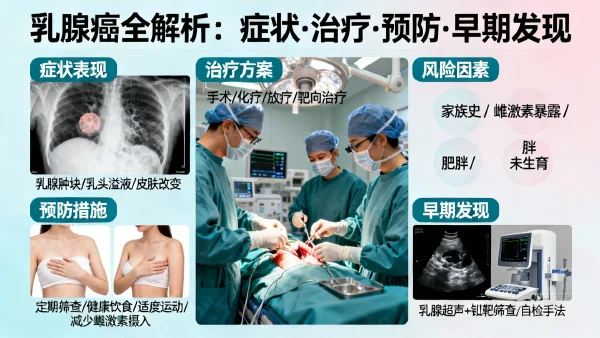
02 乳腺癌有哪些症状?什么时候考虑就医? 🔍
日常生活中,乳腺癌的初期症状并不容易察觉,常以一些“不痛不痒”的轻微变化开始。例如,乳房偶尔摸到小结节、腋下有轻度胀感,许多人以为是疲劳引起,其实,这可能正是身体的小信号。
- 乳房肿块:最常见的发现是乳房内出现质地较硬、边界不清的小肿块,尤其当肿块不随月经周期变化,就要提高警惕。
- 乳头分泌物:偶然发现乳头流出清色、血性或黄色分泌物,不是所有分泌都有关,但持续出现时需引起重视。
- 乳房外形/皮肤变化:局部皮肤凹陷、褶皱,乳头内陷,以及乳房变形,这些出现也是信号。
患者案例里,有位女性最初只是出现胸闷和腹胀等不太典型的不适,后来查出已经是晚期。这提醒我们,一旦发现乳房或腋下出现持续性不适、结节,或乳头有异常分泌物,应尽早到正规医疗机构就诊。千万别寄希望于观察几天会自己消失,乳腺的健康变化值得及时关注。
03 为什么会得乳腺癌?风险因素和身体机制 ⚠️
乳腺癌其实是多种原因作用的结果,既有身体内部的“因子”,也有外部环境的影响。医学研究明确了以下几个相关因素(Nelson, H.D. et al., 2016):
- 家族/遗传:有乳腺癌家族史,或者发现BRCA基因突变的女性,患病风险显著高于普通人。遗传因素让某些细胞对异常增长“更容易失控”。
- 年龄增长:40岁以上人群,尤其是进入绝经期后的女性,乳腺癌发病率逐年升高。年龄越大,细胞修复能力逐步下降。
- 雌激素暴露:过早月经初潮、绝经晚、长期雌激素补充治疗,这些都会延长体内雌激素作用时间,让乳腺细胞受刺激时间变长。
- 生活方式:肥胖、久坐不动以及高热量饮食、缺少运动等习惯,都增加体内激素失衡、炎症等多种风险。
- 环境暴露:某些环境化学暴露、辐射史,会在细胞层面增加改变的可能性。
值得强调的是,乳腺癌不是单一原因,管理身体健康,需要正视自己的风险点。调查显示,70%的乳腺癌发生并没有特别明显的家族史(Lecarpentier, J. et al., 2017),也就是说,就算家族没有病例,也要注意身体的日常信号。
04 如何诊断乳腺癌?常用检查流程一次说清 🩺
当怀疑乳腺有问题时,医生会根据具体情况做多步检查。整个流程大致如下:
-
乳腺影像学检查
包括乳腺X线(钼靶)、乳腺超声,用来发现肿物的位置、大小和形态。对于高密度乳腺,超声会更容易发现隐藏的结节。 -
磁共振成像(MRI)
对部分疑难病例,MRI能帮助显示肿瘤范围,适合需要判断肿瘤多发性或术前进一步评估的人。 -
组织穿刺活检
在局麻下用细针穿刺,从乳腺包块中取少量组织送病理检查,确诊肿瘤性质。这是诊断的“金标准”。 -
淋巴结、远处转移筛查
则通过腋窝B超、骨扫描、肝肾B超等,判断肿瘤有无扩散。 -
免疫组化分析
用于进一步判断肿瘤类型、受体状态(如ER、PR、Her2等),为后续治疗提供参考。
关于检查,有患者在诊断时查出右乳多发结节并伴有腋窝淋巴及远处转移,最终通过组织活检明确病情和治疗方向。 按医嘱仔细完成每个环节,不仅能帮助尽早明确诊断,也能打消不必要的担忧。
05 乳腺癌如何治疗?方案与实际效果解析 💪
乳腺癌的治疗方式主要依据分期、肿块大小、受体类型等多因素制定。总体方案包括以下几类,可以互相配合,形成个体化组合:
- 手术治疗:常用于早中期,将异常组织清除。有时配合保乳手术(只去除肿瘤及部分周围组织),或直接实施全乳切除。
- 放疗/化疗:手术后可采用放射、化学药物杀死残存异常细胞,减少复发机会。部分病例如发现肝、骨转移等,化疗成为主要选择。
- 靶向治疗:针对有明确受体(如Her2阳性)的肿瘤,使用专门药物抑制异常信号,显著提高疗效。以患者案例为例,接受了双靶向和化疗,延缓了疾病进展,提高了生活质量。
- 内分泌治疗:对于雌激素受体阳性的病人,通过调节激素稳定病情,减少异常刺激。
- 后续管理:治疗后应定期随访,关注副反应(如血象下降、肾功能问题),必要时由医生及时调整方案。早期发现副作用,管理上会更有余地。
不同病情、年龄、分期需量身定制治疗计划,遵医嘱、定期复查,是长期效益的保障。哪怕遇到副反应,也可以和主诊医生沟通调整。单靠民间偏方或盲目补药,可能延误正规治疗时机。
06 日常如何降低乳腺癌风险?实用健康建议 🍀
日常养成好的生活习惯,是帮助身体维持“平衡工厂”最有效的方式。研究显示,调整饮食结构和健康生活方式,能有效降低乳腺癌风险(Rock, C.L. et al., 2020)。下面是具体可操作的建议:
-
多引用全谷物与高纤维食物:丰富的膳食纤维能帮助肠道“带走”部分激素代谢产物,减少乳腺受激时间。
食用建议:主食可搭配糙米、燕麦、红薯等,每天一两次即可。 -
优选富含抗氧化的蔬果:蔬菜和水果含有各种维生素、矿物质,有助于修复细胞损伤。
食用建议:每天保证一份深色蔬菜和两份水果,颜色越丰富越好。 -
脂肪摄入以优质脂肪为主:选择橄榄油、坚果、深海鱼等不饱和脂肪,对身体有益。
食用建议:每天适量食用坚果,炸煎食品偶尔为之即可。 -
保持适度锻炼:坚持快走、瑜伽等有氧锻炼,可以降低体脂、帮助激素代谢。
建议:每周150分钟中等强度锻炼,分散在一周更容易坚持。 - 关注心理健康:压力大、情绪波动容易影响内分泌。尝试冥想、兴趣活动,让情绪保持平稳。
- 定期检查:建议35岁以后,每年进行1次乳腺专业检查(结合个人风险可以更早进行)。异常情况,及时就医,不拖延。
有规律的日常安排,是身体健康的贴心“护卫”。即便已经接受过相关治疗,生活方式的小调整同样能为长期健康增添保障。简单习惯,有时就是最好的保护伞。
07 和乳腺癌的日常相处 🤝
其实,乳腺癌离我们并不遥远,不过也没有想得那么可怕。懂得自查、自护、早筛查,日常多一点健康的生活习惯,无论是自己还是家人,都能安心不少。
如今医学手段愈加完善,哪怕真的遇上这个“陌生访客”,只要正规就医、科学治疗,坚持随访,生活质量并不会因为疾病彻底“打乱”。不要盲目恐慌,也不要讳疾忌医。乳腺健康,主动管理起来,比什么都重要。
参考文献
- Sung, H., Ferlay, J., Siegel, R.L., et al. (2021). Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA: A Cancer Journal for Clinicians, 71(3), 209–249.
- Nelson, H.D., et al. (2016). Risk Factors for Breast Cancer for Women Aged 40 to 49 Years: A Systematic Review and Meta-analysis. Annals of Internal Medicine, 164(7), 406–414.
- Lecarpentier, J., et al. (2017). Prediction of Breast and Prostate Cancer Risks in Male BRCA1 and BRCA2 Mutation Carriers Using Polygenic Risk Scores. Journal of Clinical Oncology, 35(20), 2240–2250.
- Rock, C.L., Thomson, C., Gansler, T., et al. (2020). American Cancer Society Guideline for Diet and Physical Activity for Cancer Prevention. CA: A Cancer Journal for Clinicians, 70(4), 245–271.