探索听神经瘤的影像学世界:特征与诊断的艺术
01 听神经瘤是什么?
有些人突然觉得,一直以来耳朵里的某些小细节莫名其妙地变得让人在意。比如偶尔的一点点耳鸣、听东西有点闷,但过几天又恢复了,很多人都没放在心上。其实,这些细微的变化,有时候和听神经瘤这种“潜行者”有关。
听神经瘤,其实就是医学上所说的“前庭神经鞘瘤”(Vestibular Schwannoma),属于一种来源于前庭神经(即负责平衡和听觉的神经)的良性肿瘤。这种肿瘤缓慢生长,起初对日常生活基本没什么影响。但随着它逐渐变大,挤压到周围的神经组织,才会慢慢让患者出现更加明显的听力下降、持续耳鸣,甚至头晕或者面部麻木等问题。
02 为什么要做影像学检查?
一位42岁的女性,近半年里总觉得左耳听力有点模糊,偶尔还会轻微耳鸣,但没有其他不适。起初以为是疲劳所致,直到一次偶然的听力筛查发现左耳听力显著下降,这才做了进一步的检查。
- 1. 早发现早应对
影像学检查,比如MRI(磁共振成像)、CT(计算机断层扫描),可以在症状尚不明显的时候,帮助医生看清耳部内部结构,早期发现肿瘤。 - 2. 指导治疗选择
这些检查不仅告诉医生有没有肿瘤,还能显示肿瘤的体积、具体位置和和周围的大脑、神经的关系,为后续治疗方式的选定打基础。 - 3. 避免误治
若只是凭借症状和普通的听力测试,很容易误以为是“中耳炎”、“耳蜗硬化”等问题。影像学手段让诊断更精准,避免反复治疗无果的麻烦。
| 方式 | 优点 | 局限 |
|---|---|---|
| MRI | 软组织分辨率高,结构细节清晰,无辐射 | 价格略高,有金属植入不能做 |
| CT | 骨骼显像强,速度快 | 软组织分辨率一般,有辐射 |
03 MRI和CT:怎么配合使用?
说起来,MRI和CT就像影像学中的“双人舞”,各有分工。简单来说,MRI能够把神经、肿瘤等软组织之间的分界勾勒得非常清楚,对发现小型肿瘤极有好处。而CT擅长显示骨组织,对肿瘤是否侵及颅骨、骨道等结构很敏感。
当医生怀疑有听神经瘤的时候,MRI常作为首选检查;若需要评估骨结构变化,或者患者不能做MRI,CT则补充登场。这两项结合,能最大程度提升诊断的准确率。
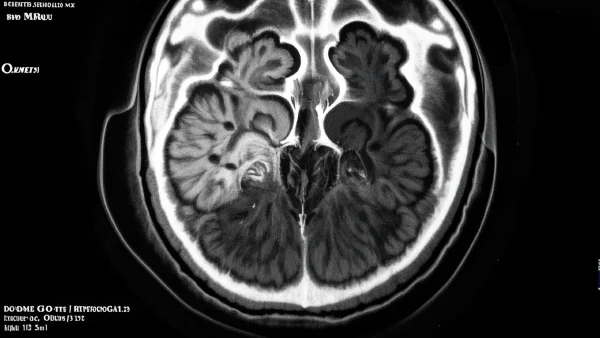
04 听神经瘤在影像下长什么样?
在影像学界,一位50岁的男士因右耳逐渐严重的听力障碍被送来做检查,MRI发现其在桥小脑角区有一个类圆形、边界清楚的肿瘤,最大径约2.5厘米,就是典型的听神经瘤表现。
听神经瘤的典型影像学特征主要包括:
- 1. 形状:绝大多数为椭圆或圆形肿块,边界光滑,大小不等。有点像一颗慢慢膨胀的葡萄。
- 2. 位置:多位于“桥小脑角区”,即内耳和脑部交界的区域。
- 3. 增强特征:注射显影剂后,肿瘤会明显“亮起来”(增强),但中心区偶见不均匀(因肿瘤内部发生轻微囊变)。
- 4. 与周围结构的关系:大肿瘤可以压迫周围听神经、面神经甚至小脑,引发复杂症状。
05 良性还是恶性?影像学怎么区分
- 边界:良性听神经瘤边界清楚,恶性肿瘤则边界模糊、蔓延速度快。如有研究指出,良性肿瘤通常表现为单个肿块增大,恶性则可能呈多发且迅速侵袭(Kurosaki et al., 2016)。
- 增强模式:良性常为均匀或部分轻微不均匀增强;恶性肿瘤则多为显著不均、中心坏死,甚至伴有周围组织侵犯。
- 局部破坏:CT上见骨质遭破坏,或MRI显示肿瘤侵犯邻近脑组织,这种情况要格外小心,考虑恶性可能。
06 新技术来了!听神经瘤影像学的未来
近几年,伴随着人工智能和高级成像技术的发展,影像学诊断听神经瘤的准确率持续提升。例如,多模态MRI不仅帮助明确肿瘤的形态,还能通过功能和代谢成像(如磁共振波谱)分析肿瘤活性,为后续个体化治疗提供更多决策依据(Foster et al., 2018)。
未来,自动化影像识别和3D重建技术将深化医生和患者对肿瘤本身的理解,提前预警风险;此外,人工智能可能承担起更细致的病灶识别工作,解放医护力量。不过,这也对数据安全、隐私和标准化流程提出了新的挑战。
07 听神经健康:实用建议与预防方法
| 方法 | 具体推荐 | 益处说明 |
|---|---|---|
| 红薯 | 富含维生素A和C,每周2-3次烤或煮 | 有助神经组织修复,帮助抵御细胞损伤 |
| 菠菜 | 搭配鸡蛋一起炒,早晚皆宜 | 铁元素和叶酸有益于神经功能 |
| 蓝莓 | 每天半杯,或做酸奶水果杯 | 抗氧化效果明显,有助缓解自由基损伤 |
| 适度运动 | 每周3-5次快走或游泳,每次30分钟 | 促进大脑和神经循环,活力提升 |
- 定期复查:如果出现长期的听力下降、持续耳鸣、头晕,建议及时去耳鼻喉科或神经外科医院检查,一般MRI是首选(Parveez et al., 2021)。
- 选择正规医院:大型三甲医院或专业耳科中心推荐为首选,设备和医生经验更有保障。
主要参考文献
- Kurosaki, M., Yamanaka, K., Houkin, K., et al. (2016). Malignant transformation of vestibular schwannoma. Journal of Clinical Neuroscience, 33, 115-121. [https://pubmed.ncbi.nlm.nih.gov/27621570/]
- Foster, S.L, De Souza, M.J., et al. (2018). Advanced MRI imaging in vestibular schwannoma: role in risk stratification. Neuroradiology, 60(5), 443-453.
- Parveez, M.Q., Goyal, S., & Bhagat, A. (2021). Vestibular schwannoma: Clinical presentation and diagnostic challenges. Journal of Otology, 16(2), 71-78. [https://pubmed.ncbi.nlm.nih.gov/33868572/]