麻醉领域的健康科普:每一位患者都该了解的关键知识
01 什么是麻醉?🔬
很多人一想到手术,就离不开“麻醉”这个词。但实际生活中,麻醉远不只是让人睡一觉那么简单。有位朋友在聊及家属手术时说起:“医生推着进了手术室,人就蒙了,什么都不记得,出来醒了也没太多不舒服,挺神奇。”事实上,这种看似“梦一场”的过程,背后的医学技术十分精细。
简单来讲,麻醉是医护团队通过药物或其他方式,让人体有一段时间失去疼痛感、意识,以及其他身体反应,这样医生才能顺利进行手术或医疗程序,并最大限度保障患者的舒适和安全。无论你是面临小型牙科处理,还是大型骨科手术,了解麻醉的“原理”会让整个过程少些焦虑,多点信心。
别忽视:每年数以百万计的人接受麻醉,安全性非常高。如果你对这个过程仍心存疑虑,提前和麻醉医生沟通,是缓解焦虑的一种好方法。
02 麻醉的种类有哪些?🔍
麻醉并不是千篇一律的,不同类型适用于不同场合。结合生活里的常见例子,可以这样区分:
- 全身麻醉:常用于涉及大部分或全身手术。例如做大型骨折手术,患者会在麻醉药作用下“睡过去”,既无痛感,也没有意识。
- 区域麻醉:只让身体部分区域失去感觉。像是剖腹产、下肢手术,常用“腰麻”或“硬膜外麻醉”,患者上半身清醒,手术部位无痛。
- 局部麻醉:适用于小范围操作,比如缝合皮肤小伤口、拔牙,只麻醉局部区域,人始终保持清醒。
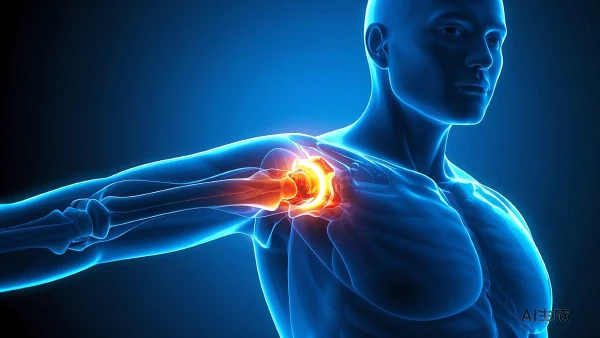
例如那位因肱骨近端骨折(左)而采取全身麻醉的70岁女性,在手术期间完全没有疼痛与不适,术后醒来虽略感迷糊,但很快恢复,说明麻醉类型的选择与手术方案及患者自身情况密切相关。
小结:如果对手术中的麻醉方案存有疑问,可以提前询问医生,了解选择依据,慎重配合准备。
03 手术中麻醉的“守门人”作用🛡️
手术的顺利完成,和麻醉密不可分。手术室内,麻醉医生就像“指挥员”,实时监控患者状态。全身麻醉时,不光要让人无痛感和无意识,还得严密管理呼吸、血压、心率等关键体征。类似一场大型演出的后台调度,虽然舞台上医生“操作如飞”,真正让舞台平稳运行的,是麻醉医生细致的生理指标调控。
研究显示,手术期间,麻醉的精确管理可以显著降低并发症发生率,缩短恢复时间(Tung, A., & Lam, S., “Modern practice of anesthesia and perioperative care”, 2021, The Lancet)。
注意:麻醉过程中有任何不适,哪怕是在“睡眠”状态,监测设备也会第一时间记录,医生会及时调整。对大多数人来说,整个过程是无意识且安全的。
04 麻醉前有哪些关键准备?📝
麻醉准备不是简单填个表格那么容易。这涉及全身健康状况的综合评估。通常包括以下几点:
- 详细病史与药物过敏询问:比如既往有无麻醉意外、慢性病、心脏或肺部疾病等。比如一位高龄患者在术前被详细问诊,以规避药物过敏。“前几次住院的所有病历都查得很细”,这不是多此一举,而是生命安全的保障线。
- 体格检查与相关辅助检查:常含心电图、胸片、常规血检。尤其对年长者,很重要。
- 术前禁食:一般手术前6小时开始不吃固体食物,2小时停饮清水,预防麻醉时呕吐造成的风险。不要小看这点,“就喝了一点也没事”的想法其实很危险。
术前准备做得越细致,手术期间的突发风险越小。配合过程虽稍显麻烦,但对安全极为重要。
提醒:术前如有小感冒、发烧、咳嗽等新出现的健康变化,也要及时告诉医生,防止遗漏关键信息。
05 麻醉过程中会遇到什么风险?⚠️
虽然现代麻醉科技已经非常成熟,但人体每个人的状况有差异,仍有一些可能出现的健康风险。常见有以下几个方面:
- 血压或心率波动:麻醉药可令某些患者出现短暂低血压。尤其是高龄或有基础疾病的群体,比如70岁的女患者就需密切观察,及时调整药物。
- 呼吸抑制:全身麻醉时一旦呼吸不顺畅,需人工干预——麻醉医生会全程守护,随时准备处理。
- 过敏反应:极少见,但一旦发生会很危险。“不过,我自己身边还真有人手术后对麻醉药出现皮疹”,说明术前问诊环节的重要性。
- 术后恶心呕吐:约有三分之一患者术后可能短时间出现,但对健康影响有限,一般通过调整药物能够迅速缓解。
国际大的数据分析表明,严重的麻醉意外发生率极低(不到0.01%),尤其是麻醉前评估和全流程管控做得越细致,安全系数越高(Checketts, M.R., et al., “Recommendations for standards of monitoring during anesthesia”, 2016, Anaesthesia)。
提醒:出现上述反应多为短暂波动。家属遇到术后患者轻微呕吐、困倦,不要惊慌,但长时间持续就要征求医护支持。
06 怎样科学管理麻醉后的恢复?🌱
手术结束并不代表麻醉“彻底结束”,恢复期管理同样重要。患者需要重点关注以下几个方面:
- 生命体征观察:刚“醒来”后,多数人会感到迷糊、乏力,护士会定时测血压、心率,确保情况稳定。
- 疼痛管理:术后镇痛策略各异,有些病人采用静脉镇痛泵。就像前文提到的70岁女性患者,在左肩骨折术后选择静脉滴注镇痛药物,每天一次,有效减轻疼痛、便于康复锻炼。
- 并发症预防:如呼吸道呛咳、尿潴留等。只要恢复区医护及时介入,大多数人不会发生严重后果。
- 适当饮食与活动:清醒后建议先从温开水、小米粥等流质起步,慢逐步恢复饮食,同时遵医嘱下床活动,促进循环、减少血栓风险。
研究显示,科学规划麻醉后护理,不仅可缩短住院时间,还能使恢复更顺利(Rosenberg, J., & Kehlet, H., “Enhanced recovery after surgery: the new era of perioperative care”, 2019, Clinics in Colon and Rectal Surgery)。
如果出现持久疼痛、严重恶心等,需要尽快联系医生,及时获得帮助。
07 如何吃得更健康,为麻醉“加分”?🥗
平时的饮食习惯,也能悄影响麻醉安全。这里不提“不能吃什么”,而更倾向于告诉你,有哪几类食物对身体健康、围麻醉期恢复特别有益:
- 高蛋白食物(如鱼、鸡肉、豆腐): 有助于伤口修复和组织恢复。建议手术前一周内适度增加每日摄入量,为身体存储能量。
- 新鲜蔬果(如菠菜、胡萝卜、猕猴桃): 丰富的膳食纤维和维生素C有助于提高免疫力。建议三餐都搭配一些,多样化选择。
- 全谷类主食(如糙米、燕麦): 提供持久能量,改善肠胃功能,减少术后便秘。每顿饭可以用小部分全谷物主食替代精米面。
再强调一次:手术当天除了医生允许,之前一餐应保持清淡易消化,避免油腻刺激食物,有助于顺利进入麻醉和加快术后清醒。
如过去有低蛋白症或营养不良史,建议提前与营养师沟通,确保术前状态适宜。这个部分对老年人尤其重要,能很好支撑手术和麻醉的整体恢复。
08 什么情况下需要更密切关注?🏥
其实,不同人对麻醉的“耐受力”有差异。下列情况尤需更高度关注,必要时选择设备齐全、团队经验丰富的医院会更有保障:
- 年龄>65岁的高龄人群,比如本案例70岁的女性,手术和麻醉期间潜在风险更高。
- 有慢性疾病(如心脏病、高血压、糖尿病)者
- 既往有严重麻醉反应史,或有直系亲属相关异常病例
- 有特殊药物过敏、严重肥胖、呼吸道疾病等
如果你属于上述情况,建议动手术前3-7天,和麻醉科医生深度沟通,带齐历次病历清单、检测报告。有时可能需增加专项筛查、评估,让手术过程更安全。
实在不确定哪家医院适合,可以参考国家公立大型三甲医院或者有麻醉专科认证的机构。
最后,任何时候遇到术后持续疼痛、呼吸不畅、极度虚弱等,都要第一时间寻求专业帮助。
09 真实故事里,我们学到什么?🧑⚕️
上文提及的70岁女性患者,仅因一次日常跌倒导致骨折,但术前详细沟通、全流程精准安排麻醉和术后镇痛措施,使得本该忧虑重的住院之旅变得相对顺利。整个过程中,家属与医护团队“每一个问题都肯答复”,手术和麻醉都在可控范围内完成,术后当天即能轻松尝试翻身,并没有意外状况发生。
其实多数麻醉案例都是这样——平稳、安全、有保障。这说明,提前准备、透明沟通,以及合理饮食、科学管理,足以大降低健康风险,也让患者拥有更安心的就医体验。
麻醉本身并不可怕,关键在于充分信任医护团队,并主动配合术前、术后护理。这样,健康才能走得更远。
参考文献
- Tung, A., & Lam, S. (2021). Modern practice of anesthesia and perioperative care. The Lancet.
- Checketts, M.R., et al. (2016). Recommendations for standards of monitoring during anesthesia and recovery. Anaesthesia, 71(1), 85–93.
- Rosenberg, J., & Kehlet, H. (2019). Enhanced recovery after surgery: the new era of perioperative care. Clinics in Colon and Rectal Surgery, 32(2), 71–78.