高血压:全面了解与管理
本文旨在全面介绍高血压的类型、诊断流程、分期标准、治疗方式、不良反应处理及患者生活习惯调整,帮助读者建立科学的疾病管理观念。
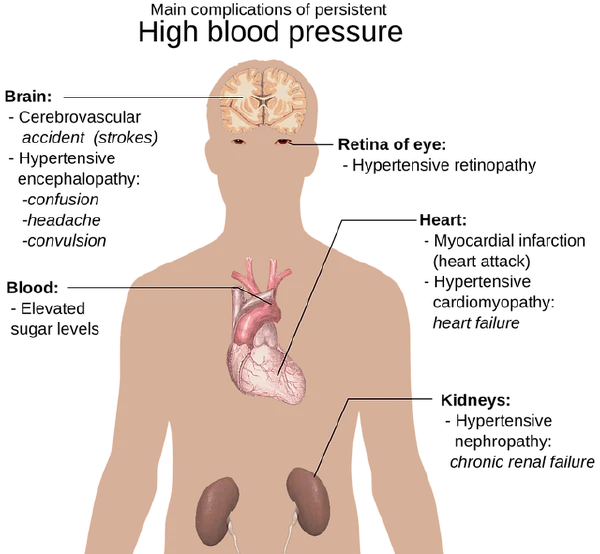
高血压是全球范围内常见的慢性疾病,也是心血管疾病的重要危险因素。衡量血压水平的指标主要为收缩压和舒张压。正常血压应小于120/80 mmHg,高血压则被定义为收缩压大于等于140 mmHg或舒张压大于等于90 mmHg。高血压的危害不仅在于其本身对血管的损伤,更在于其可导致心脑血管疾病、肾脏疾病等严重并发症。
临床上,高血压可分为原发性高血压和继发性高血压。原发性高血压占绝大多数,确切病因尚未完全明确,通常与遗传、环境及生活方式等多种因素相关。而继发性高血压则往往由某些明确的病因所引起,如肾脏疾病、内分泌疾病、血管疾病等。
高血压如何分类?
高血压的分类可以基于病因、病理生理、临床表现等多种角度。在临床实践中,医生一般会通过详细的问诊和体检,结合必要的辅助检查,明确高血压的类型。
第一,按病因分类。主要分为原发性高血压和继发性高血压。原发性高血压病因不明,常与遗传、环境及生活方式有关;继发性高血压则有明确的病因,如肾脏疾病、内分泌疾病等。
第二,依据发病机制进行分类。高血压的发病机制复杂,涉及多种因素,包括血管壁的收缩能力、血容量的增加、心脏射血功能的异常及肾脏对钠的调节能力等。医生可能会根据这些机制的不同,进一步细化高血压的分类。
第三,临床表现不同,高血压的症状可有很大差异,如头痛、头晕、耳鸣、心悸等。根据这些不同的症状表现,医生也可能会为患者提供不同的诊疗方案。
综上,高血压的分类方法多样,但其核心是帮助医生更精准地诊断和治疗每一个患者,以达到最佳的治疗效果。
如何诊断高血压?
诊断高血压需要结合患者的临床信息、辅助检查结果及医生的经验。首先,患者的自述症状非常重要。如头晕、头痛、心悸等,都是高血压的常见表现。当患者报告这些症状时,医生会进一步进行详细的问诊和体检。
其次,血压测量是诊断高血压的基本手段。世界卫生组织(WHO)建议,血压测量应在安静环境下进行,确保患者情绪平稳,避免饮用含咖啡因的饮品或进行剧烈运动。
再次,辅助检查也至关重要。例如,基于24小时动态血压监测,可以更全面地了解患者的血压波动情况。此外,还可能需要进行心电图、超声心动图、肾功能检测等,以排除可能的继发性高血压病因。
最后,结合患者的临床症状、体检结果及各项辅助检查,医生将综合评估患者的血压情况,确诊是否为高血压以及其严重程度。
高血压的分期与评估
高血压的分期与评估对于其治疗和管理至关重要。根据不同指南的分期标准,高血压分为1级、2级和3级,具体分期依据患者的收缩压和舒张压水平。
例如,美国心脏协会(AHA)和美国大学心脏病学会(ACC)将1级高血压定义为收缩压在130-139 mmHg或舒张压在80-89 mmHg之间;2级高血压为收缩压≥140 mmHg或舒张压≥90 mmHg。
高血压的治疗方式
高血压的治疗包括生活方式调整和药物治疗两个方面。对于刚刚确诊的高血压患者,医生通常建议从生活方式调整开始,如减少盐摄入、增加体力活动、控制体重、戒烟限酒等。
如果生活方式调整效果不明显,或患者的血压较高,则需要联合使用药物治疗。常用的降压药物包括:利尿剂、ACEI/ARB类药物、钙通道阻滞剂、β受体阻滞剂等,医生会根据患者的具体情况选择合适的药物和剂量。
如何处理高血压药物治疗中的不良反应?
药物治疗过程中,患者可能会出现一些不良反应,如头晕、乏力、咳嗽等。轻度的不良反应可以通过调整药物剂量或更换药物来缓解。
对于严重的不良反应,患者应及时联系医生,以便尽早调整治疗方案,避免不良后果。同时,患者也需要定期随访,监测血压及其他健康指标,以确保治疗效果和安全性。
总的来说,高血压的科学管理包括早期诊断、合理分期、制定个体化的治疗方案以及定期随访和监测。患者自身也需要积极配合治疗,保持健康的生活方式,才能有效控制血压,预防并发症的发生。