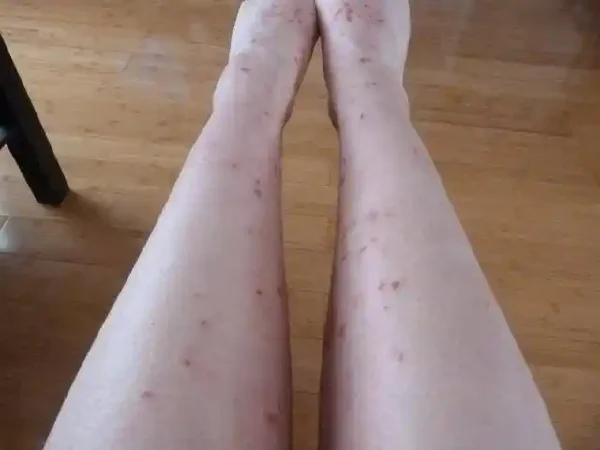
湿疹:那些你不得不知的皮肤“小插曲”
湿疹,医学上也称为“特应性皮炎”,是一种常见的皮肤病,表现为皮肤的红斑、丘疹、脱屑以及剧烈瘙痒。根据最新的临床报告,一位54岁的女性患者长期饱受湿疹困扰,全身散在片状红斑、丘疹、脱屑,持续反复5年之久。尽管经过多项治疗,症状仍未完全消退。
湿疹尽管看似不严重,但其长期存在所引发的困扰和痛苦并不小。它不仅影响患者的皮肤健康,还严重干扰生活质量。因此,深入了解湿疹的病因、危害、治疗方法以及预防措施,显得尤为重要。
湿疹可能的致病原因
湿疹的致病原因复杂多样,既有内在因素如遗传和体质,也有外在因素如环境和生活习惯。常见的内在因素包括遗传背景、免疫异常和皮肤屏障功能减弱。外在因素则涵盖了空气污染、食物过敏、化学物质刺激以及精神压力等。
研究显示,湿疹通常与遗传高度相关。如果父母其中一方患有特应性疾病(包括湿疹、哮喘、过敏性鼻炎等),其子女患湿疹的风险增加。此外,湿疹患者常常存在皮肤屏障功能异常,皮肤容易干燥、皲裂,从而使得过敏原和刺激物更容易进入皮肤,引发炎症反应。
外在因素中,环境污染和食物过敏是导致湿疹的重要因素。空气中的细微颗粒物及化学气体容易刺激皮肤,引发皮肤炎症。而食物过敏,尤其是对乳制品、鸡蛋、海鲜等的过敏,也会通过免疫反应导致湿疹加重。精神压力则可以通过神经系统影响免疫功能,间接诱发或加重湿疹症状。
湿疹的治疗方法
治疗湿疹的主要目标是减轻症状、控制病情和预防复发。常见的治疗方法包括药物治疗、物理治疗和生活方式调整。
药物治疗方面,局部使用激素类药膏是最常见的治疗方法之一。这类药物能有效缓解炎症和瘙痒,但需在医生指导下使用,以避免长期使用引起的不良反应。非激素类抗炎药如钙调磷酸酶抑制剂也常用于湿疹的治疗,尤其适用于对激素类药物敏感的部位如面部。
抗组胺药物则能通过抑制过敏反应,减轻瘙痒和炎症。这类药物既可口服,也可局部使用。对于严重的湿疹病例,免疫抑制剂和生物制剂也可能被考虑使用,以调节免疫系统的过度反应。
物理治疗如光疗(紫外线治疗)在一些顽固性湿疹患者中显示出良好的效果。光疗通过抑制皮肤的免疫反应,减少炎症细胞的活性,从而达到治疗湿疹的目的。
此外,生活方式的调整也是治疗湿疹的重要部分。保持皮肤湿润、避免刺激性物质接触、减少精神压力等,都对湿疹的管理起到积极作用。患者应选择无香料、低致敏性的护肤品,避免使用过热的水洗澡,并及时涂抹保湿剂以维持皮肤屏障。
湿疹的预防措施
对于湿疹高危人群,如具有家族病史的个体,预防显得尤为重要。首先,应从日常生活中避免可能的过敏原和刺激物,注意饮食健康,避免食用易引起过敏的食物。此外,居住环境应保持清洁,避免尘螨、花粉等常见过敏原。
定期保养皮肤,使用温和的清洁剂和无香料的保湿产品,有助于维持皮肤的水分和平衡。穿着棉质、宽松的衣物,避免紧身衣物对皮肤造成摩擦。夏季避免长时间暴露在阳光下,而冬季则需注意皮肤保湿,防止干燥。
心理压力管理也是预防湿疹的重要环节。保持良好的心态,通过适当的放松活动如瑜伽、冥想等减轻压力,有助于预防湿疹的发作。
总之,湿疹虽然难治但并非无法控制。通过科学的治疗和积极的预防,可以大大减轻其带来的困扰。患者应在专业医生的指导下进行规范治疗,同时注意生活中的细节,将湿疹的伤害降到最低。
- Meltzer, E. O., & Bukstein, D. A. (2011). The economic impact of allergic rhinitis and current guidelines for treatment. Annals of allergy, asthma & immunology, 106(2), 82-92.
- Tham, E. H., & Leung, D. Y. M. (2018). Mechanisms by which atopic dermatitis predisposes to food allergy and the atopic march. Allergy, asthma & immunology research, 10(1), 41-49.