血管瘤与血管畸形:平行世界的深刻差异
01 什么是血管瘤和血管畸形?
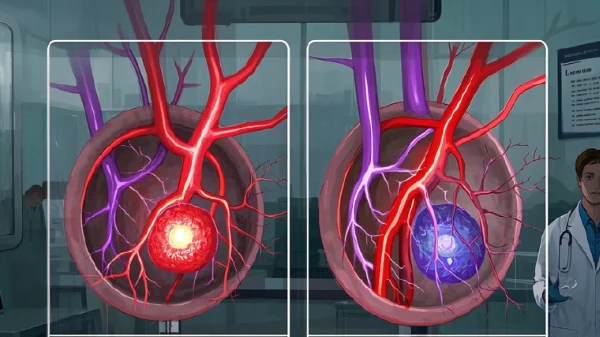
某天,家长在给宝宝洗澡时发现,孩子脸颊上出现一个小小的红点,还以为是蚊子咬的,没当回事。不久后,这个红点变大、颜色加深,医院检查后,诊断为“血管瘤”。类似的情况,也常出现在青少年或成年人身上,只不过有些人发现的是蓝紫色突起,明显不同。
| 类型 | 定义 | 常见部位 |
|---|---|---|
| 血管瘤 | 由血管内皮细胞增殖形成的良性肿瘤,出生后数周内常出现,往往会自行消退。 | 头面部、颈部、四肢、躯干 |
| 血管畸形 | 由于胚胎发育异常导致的血管结构异常,终身存在,随体长而成长。 | 任何位置,尤以颈面部、四肢为多 |
📌 小贴士: 血管瘤和血管畸形常常被混淆,但其实二者的成因、表现和处理方式都很不一样,需要特别分辨。
02 形成过程有何不同?
- 1. 血管瘤: 血管瘤就像“打完地基”还在不断扩建的小房子。医学研究认为,它们大多是胚胎发育后一段时间,血管内皮细胞异常增殖(参考文献:Drolet et al., 1999)。简单来说,就是血管内皮细胞疯狂生长,快速形成新的小血管团簇——于是血管瘤出现了。
- 2. 血管畸形: 血管畸形则属于胚胎早期组织搭建错误的结果 (Mulliken & Glowacki, 1982)。它不是细胞增殖多了,而是“血管管道”在发育时线路偏差,组织结构出现异常,提前形成后就伴随终生。
🔎 提醒: 血管瘤更像后天“长出来”的良性肿物;血管畸形则是“天生带来的血管结构问题”。
03 发现它们,会有哪些表现?
| 类型 | 早期信号 | 明显症状 |
|---|---|---|
| 血管瘤 | 淡红小点、皮下轻微隆起,很少疼痛。 | 肿块迅速变大,鲜红或暗红色,表皮变薄、易出血。 |
| 血管畸形 | 淡蓝或淡紫色小片状改变,触及轻微柔软感。 | 肿物随成长慢慢扩大,颜色加深,严重时压迫神经或影响功能。 |
🎈 生活例子: 有位5岁的女孩嘴角出现针尖大小紫红色斑点,起初几乎看不出异常,家人也没有重视。半年后,这个斑点逐渐扩大,影响进食,这才就医。这个故事也提醒,我们遇到新出现、逐渐增大的皮肤斑点或突起,早期虽然症状轻微,仍需及时关注变化。
04 怎么确诊?检查有哪些区别?
很多人一看皮肤上长了东西会觉得紧张,其实医院诊断和区分血管瘤、血管畸形主要靠这几种方法:
- 超声检查: 对婴幼儿浅表病变很有用,操作简单,能判定肿物内部结构和血流特点,不过对深部或复杂结构有一定局限。
- 磁共振(MRI): 是现代首选的影像工具,能分辨肿物的准确取向、深度分布、血管走向,对进一步判断性质非常有帮助。
- CT、DSA等: 对极复杂或特殊部位的病变,用于辅助判断,特别适合血管畸形涉及骨骼、关节等部位时的精细定位。
💡 TIPS: 一般早期皮肤斑点无需过度担心,但如果肿物体积增大、伴有疼痛或功能障碍,MRI更能提供详细信息。部分疑难病变还可以考虑活检(病理学检查)。
05 治疗方式,为何不同?
治疗方案其实很依赖病变类型、部位和患者年龄。以下小表格做个直观对比:
| 类型 | 主要治疗方式 | 适用情况 |
|---|---|---|
| 血管瘤 |
| 体积小、不侵犯重要部位或无严重功能障碍时可保守观察;生长过快或有并发症时需干预。 |
| 血管畸形 |
| 随患者发育逐渐加重,单靠药物难以治愈,需根据位置、类型设计个体化综合治疗方案。 |
👨⚕️ 病例参考: 一名12岁男孩下颌肿物查出为静脉畸形,影响进食后采用了硬化治疗+手术联合,半年后基本恢复正常生活。不同病变,治疗思路完全不一样,这也是为啥一旦发现异常,建议到血管性疾病专科就诊的原因。
06 预后与日常管理建议
- 血管瘤:多数会随儿童成长逐渐缩小,部分甚至完全消失,但极少数可因位置特殊遗留瘢痕或影响外观。早期科学管理、定期复查更有帮助。
- 血管畸形:终身存在并可逐渐进展,必要时要多学科团队介入,密切监测变化,避免功能障碍和并发症。
| 生活管理要点 | 健康行动建议 |
|---|---|
| 定期复查 | 儿童期1年1-2次,成人3-5年1次,根据病变变化适当调整。 |
| 营养均衡 | 多吃新鲜蔬果(增强整体修复力)、富含蛋白质食物(如豆类、瘦肉)、深色绿叶菜(维持组织再生能力)。 |
| 体育锻炼 | 适度活动,如散步、轻柔体操,有助于循环畅通,提高抵抗力。 |
| 心理支持 | 面对外观变化要有积极心态,必要时寻求心理科或支持小组。 |
🌱 日常预防推荐:
- 橙子 + 富含维生素C,提高皮肤与血管弹性 + 建议每天一只,新鲜为主
- 鸡胸肉 + 优质蛋白,促进组织修复 + 每周适量分餐食用,炖煮为宜
- 菠菜 + 含铁与B族维生素,参与血液和组织代谢 + 搭配其他菜肴,隔天一次,清炒或汆烫
07 参考文献
- Drolet, B. A., Esterly, N. B., & Frieden, I. J. (1999). Hemangiomas in children. New England Journal of Medicine, 341(3), 173-181. https://doi.org/10.1056/NEJM199907153410307
- Mulliken, J. B., & Glowacki, J. (1982). Hemangiomas and vascular malformations in infants and children: a classification based on endothelial characteristics. Plastic and Reconstructive Surgery, 69(3), 412-422. https://doi.org/10.1097/00006534-198203000-00002
- Wassef, M., Blei, F., Adams, D., et al. (2015). Vascular anomalies classification: recommendations from the International Society for the Study of Vascular Anomalies. Pediatrics, 136(1), e203-e214. https://doi.org/10.1542/peds.2014-3673
- Bischoff, J. (2011). Propranolol in infantile hemangioma: new insights on molecular mechanisms and clinical implications. Circulation Research, 109(4), 445-447. https://doi.org/10.1161/CIRCRESAHA.111.247296