探索空腔脏器穿孔与小肠穿孔的诊断与治疗
本文旨在全面介绍空腔脏器穿孔与小肠穿孔的类型、诊断流程、分期标准、治疗方式、不良反应处理及患者生活习惯调整,帮助读者建立科学的疾病管理观念。空腔脏器穿孔是一种急诊医学中的常见且严重的病症,常见于胃肠道中的胃、肠以及其他空腔脏器。小肠穿孔也是常见的急腹症之一,表现为小肠壁破裂,导致肠内容物漏入腹腔,引起腹膜炎等一系列并发症。及时且准确的诊断和治疗对于患者的预后至关重要。
患者在临床上可能表现为极度腹痛、恶心、呕吐、发热以及腹膜炎的体征。由于上述疾病的表现与其他腹痛疾病如阑尾炎、胆囊炎等类似,因此需要依赖影像学检查和临床判断来确诊。
如何分类空腔脏器穿孔和小肠穿孔?
空腔脏器穿孔可以根据病因、发生部位、临床表现等多方面进行分类。例如,按病因可以分为溃疡性穿孔、创伤性穿孔、肿瘤性穿孔等;按发生部位可以分为胃穿孔、小肠穿孔、大肠穿孔等。
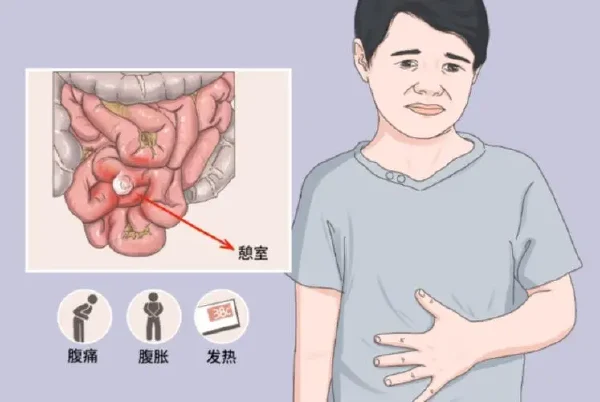
小肠穿孔则通常根据病理生理机制进行分类。常见的病因包括炎症性疾病(如克罗恩病)、肿瘤、创伤、感染等。临床上,根据穿孔引起的腹膜炎程度,可以将其分为局限性腹膜炎和弥漫性腹膜炎。
由于空腔脏器穿孔和小肠穿孔的病因多样、临床表现复杂多变,进行准确分类有助于制定个体化的治疗方案,提高治疗效果。如单纯性小肠穿孔,病因较明确且病变局限者,常采用保守治疗或微创手术;而合并严重感染、出血或肠梗阻的复杂病例则需要更为积极的手术治疗。
此外,对疾病的分类还需要结合影像学检查结果,尤其是CT扫描和MR成像能够提供精准的疾病部位、范围和并发症信息,为临床决策提供有力支持。
如何通过临床信息和辅助检查结果做出诊断?
在急诊环境中,空腔脏器穿孔和小肠穿孔的初步诊断依赖于详细的病史采集和体格检查。常见表现包括明显的腹痛、腹肌紧张、压痛反跳痛,这提示可能存在腹膜刺激征。
影像学检查是确诊的金标准。胸部和腹部CT扫描可以明确显示穿孔部位、气体和液体分布情况,帮助识别腹腔内积液、积气,判断穿孔的严重程度和并发症。快速、准确的影像学诊断可以明显提高治疗的及时性和有效性。
实验室检查也不可或缺。血常规、肝肾功能、电解质、炎症标志物(如C反应蛋白和血沉)等辅助检查能够提供患者系统状况的信息,为诊断和治疗提供更多依据。
对于复杂病例,还需结合临床医生的经验和判断。疑难病例可通过多学科会诊,邀请普外科、重症医学科、影像科等专家共同讨论,制订最优的治疗方案。
疾病分期与评估
对疾病进行分期评估是制定治疗方案和预测预后的关键步骤。空腔脏器穿孔和小肠穿孔的分期主要依据穿孔的程度、腹膜炎的范围和全身状况。
疾病的初期阶段,患者可能仅出现局限性腹膜炎,体症局限、多数病情可控。中期阶段,随着炎症扩散,病变区域扩大,可能并发肠梗阻、出血或感染性休克。后期阶段,患者病情严重,常出现多脏器功能衰竭,病情危重,需紧急处理。
准确的疾病分期需要利用影像学检查结果,如CT和MRI,可以提供详细的病变部位、范围以及并发症信息。同时,综合患者的临床表现、化验结果等,能够为分期提供更多支持。
治疗方式详解
空腔脏器穿孔和小肠穿孔的治疗需根据病情轻重选择合适的方案。对于轻度穿孔且无严重并发症的患者,可以尝试保守治疗,使用抗生素、抑制胃酸药物、支持疗法等,并严密观察病情变化。
对于病情严重、有并发症或穿孔较大的患者,则需手术治疗。手术方式包括开放手术和腹腔镜手术。手术目标是修补穿孔、清除腹腔内污染物、缓解并发症。术后需进行严密监测并给予抗生素治疗,预防感染。
不良反应处理
在治疗过程中,可能出现一系列不良反应。药物治疗常见的副作用包括抗生素相关肠炎、过敏反应等。手术治疗的并发症如感染、出血、器官功能障碍等也需要密切关注。
术后管理至关重要,早期发现与处理并发症能显著提高患者的康复效果。需要定期复查血常规、肝肾功能、电解质、炎症标志物等,结合影像学检查,动态评估病情,及时调整治疗方案。
总结要点:回顾疾病管理的关键环节,强调科学管理和患者自我管理的重要性。患者需积极配合医生的治疗方案,保持良好的生活习惯,合理饮食,适当运动,提高免疫力,共同提高疾病控制效果。