全面了解肺部感染及其管理
概述:本文旨在全面介绍肺部感染的类型、诊断流程、分期标准、治疗方式、不良反应处理及患者生活习惯调整,帮助读者建立科学的疾病管理观念。肺部感染是临床上常见的呼吸系统疾病之一,主要包括细菌性肺炎、病毒性肺炎和真菌性感染等。无论是老年人、儿童还是免疫力低下的患者都容易成为肺部感染的高危人群。及时的诊断和正确的治疗对于肺部感染的康复至关重要。
在经过医生详细的问诊和体检后,诊断报告和用药情况将作为主要依据,判断患者的病因以及病情的严重程度。本文将详细介绍肺部感染的分类、诊断标准、治疗方法和不良反应处理,帮助大家更好地认识和预防肺部感染。
肺部感染有几种类型?
肺部感染根据病原体主要分为细菌性、病毒性和真菌性三大类。细菌性肺炎多由链球菌、葡萄球菌等常见细菌引起,占大热病程快;病毒性肺炎则多为流感病毒、副流感病毒等引起,有明显的季节性特点;真菌性肺炎则较为少见,常见于免疫力低下的患者。
除了病原体的不同,肺部感染还可以根据感染部位和范围进行分类,如大叶性肺炎、支气管肺炎、间质性肺炎等。不同类型的肺炎在临床表现和治疗策略上有所不同,需根据具体情况进行个体化治疗。
此外,肺部感染还可以按照感染的传播途径进行分类,分为社区获得性肺炎(CAP)和医院获得性肺炎(HAP)。社区获得性肺炎多发生在患者日常生活中,由常见的病原体引起,而医院获得性肺炎则常发生在住院期间,病原体复杂,耐药性强。
无论是哪种类型的肺部感染,及早发现、及早治疗都是关键因素,因此掌握一定的肺部感染知识,及时关注身体变化,尤其是在高危季节和环境中更应提高警惕。
如何进行肺部感染的诊断?
肺部感染的诊断主要依靠临床症状、体征和影像学检查。常见的临床症状包括咳嗽、咳痰、呼吸困难、发热等。在病史采集过程中,医生会详细询问患者的症状持续时间、痰液性质、伴随症状及可能接触过的传染源。
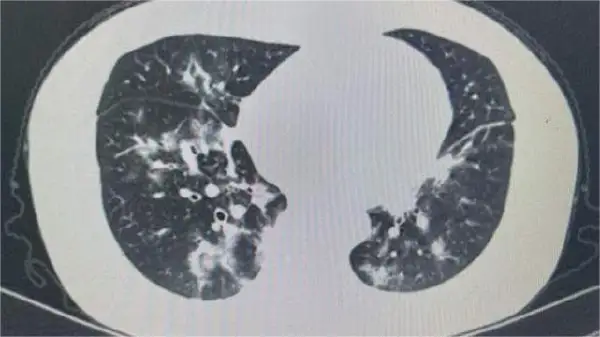
体格检查对于诊断肺炎也具有重要意义,医生会通过听诊发现患者的肺部湿罗音,叩诊确定肺部实变区。影像学检查,尤其是胸部X线平片和CT扫描,可以提供病变的具体位置和范围,是肺部感染诊断的重要手段。
此外,实验室检查也不可或缺。血常规检查可以反映患者的炎症程度,痰液培养和药敏试验可以明确病原体类型及其对抗生素的敏感性,为用药提供依据。对于不明原因的复杂肺炎,还可能需要进行纤维支气管镜检查、肺穿刺活检等进一步检查。
在综合了病史、体格检查及各种辅助检查结果后,医生结合丰富的临床经验最终做出诊断,并制定个体化的治疗方案。科学的诊断流程能够确保肺部感染得到及时、准确的治疗,显著提高患者的治愈率。
怎样进行肺部感染的分期与评估?
肺部感染的分期及评估对于治疗策略的制定至关重要。通常,肺炎可以分为轻症、中症和重症三级。轻症肺炎一般仅表现为轻微的呼吸道症状,无明显全身中毒症状;中症肺炎则可能伴有高热、寒战、呼吸困难等症状;重症肺炎表现为全身中毒症状严重,呼吸衰竭,休克等。
各种评分系统如CURB-65评分、PSI(肺炎严重指数)评分等可以帮助医生评估肺炎的严重程度。CURB-65评分包括五个方面:意识水平、尿素氮、呼吸频率、血压及年龄,根据评分情况决定患者是否需要住院治疗及重症监护。
肺部感染有哪些常见的治疗方式?
肺部感染的治疗主要包括抗感染治疗、支持治疗及对症治疗。抗感染治疗是治疗肺炎的基础,根据病原体种类选择合适的抗生素、抗病毒药物或抗真菌药物。细菌性肺炎通常使用广谱抗生素,如青霉素类、头孢菌素类等;病毒性肺炎则需要使用抗病毒药物,如奥司他韦等;真菌性肺炎则多使用抗真菌药物。
支持治疗对肺炎患者尤为重要,加强营养、补充液体、电解质平衡,保持良好的通气和氧合,必要时通过吸氧、机械通气等改善患者呼吸功能。对症治疗则根据患者具体症状进行咳嗽、退热等药物的使用等。
应如何处理肺部感染的常见不良反应?
肺部感染治疗过程中可能会出现一些不良反应,包括药物过敏、胃肠道不适、二重感染等。药物过敏是最常见的不良反应之一,表现为皮疹、瘙痒、发热等,严重者可发生过敏性休克。遇到药物过敏反应,应立即停药,必要时使用抗过敏药物;胃肠道不适多由于抗生素导致,表现为腹泻、恶心、呕吐等,应注意调节饮食,适当补充益生菌。
二重感染是指在抗菌药物治疗过程中,由于正常菌群被抑制,引起耐药菌或真菌的感染。对抗菌药物的选择要慎重,并在治疗过程中监测和调整用药,避免二重感染的发生。
总结要点:肺部感染是常见且严重的呼吸系统疾病,科学的管理和治疗至关重要。通过了解肺部感染的类型、诊断方法、治疗手段及不良反应处理,可以大大提高治愈率,保证患者生活质量。患者自身的生活习惯调整和自我管理也同样重要,注重日常防护,保持良好的心态,有助于防止疾病的发生和复发。